Als Erguss wird eine Flüssigkeitsansammlung in einer Körperhöhle wie Thorax, Abdomen oder Perikard bezeichnet. Tiere mit Körperhöhlenergüssen werden verhältnismäßig häufig in der Praxis vorstellig. Unter anderem umfassen die Symptome Dyspnoe, Herzrhythmusstörungen, eingeschränkt durchführbare Herzauskultation sowie ein umfangsvermehrtes und schmerzhaftes Abdomen.
Ursächlich kommt eine Vielzahl von Erkrankungen in Betracht. Neben z. B. Entzündungen und Infektionen können Neoplasien oder andere raumfordernde Prozesse, aber auch Traumata, Stoffwechselstörungen oder Herz-Kreislauf-Erkrankungen einen Körperhöhlenerguss bedingen. Zur diagnostischen Aufarbeitung ist daher eine Analyse des Ergusses nötig. Hier werden Variablen wie die Makroskopie, die Menge der unterschiedlichen Zellpopulationen, physikalisch-chemische Untersuchungen (z. B. Totalprotein, Albumin, Triglyceride, Bilirubin, Rivalta-Probe) sowie die zytologische Beurteilung der Zellen herangezogen.
Probenaufbereitung
Allgemein gilt die Regel, dass Ergüsse stets in 2 unterschiedliche Röhrchen verbracht werden sollten. Zum einen sollte der Erguss direkt in ein EDTA-Röhrchen gefüllt werden, um eine Gerinnung des Materials zu vermeiden. Des Weiteren sollte ein unbeschichtetes Röhrchen (z. B. unbeschichtetes Serum-Röhrchen) befüllt werden.
Aus dem EDTA-Röhrchen wird die Zellzahl gemessen (total nucleated cell count, TNCC), der Gehalt an Erythrozyten (PCV, Hämatokrit) bei Blutbeimengungen bestimmt und Ausstriche für eine Zytologie angefertigt.
Aus dem unbeschichteten Röhrchen werden die klinisch-chemischen und physikalischen Parameter bestimmt. Hierbei ist wichtig, dass das Röhrchen zeitnah abzentrifugiert wird und lediglich der Überstand weiterverwendet wird, um die Werte nicht zu verfälschen. Als Beispiel ist die Glucose-Konzentration zu nennen, die abhängig von der Zellzahl mehr oder weniger stark im zeitlichen Verlauf absinkt, da Glucose von den Zellen/Bakterien verbraucht wird. Eine bakteriologische Untersuchung kann entweder aus der Flüssigkeit des unbeschichteten Röhrchens erfolgen oder es wird ein Tupfer mit Medium aus jenem Röhrchen genommen. In jedem Fall darf sie nicht aus dem EDTA-Röhrchen erfolgen, da die Beschichtung bakterizid wirkt.
-
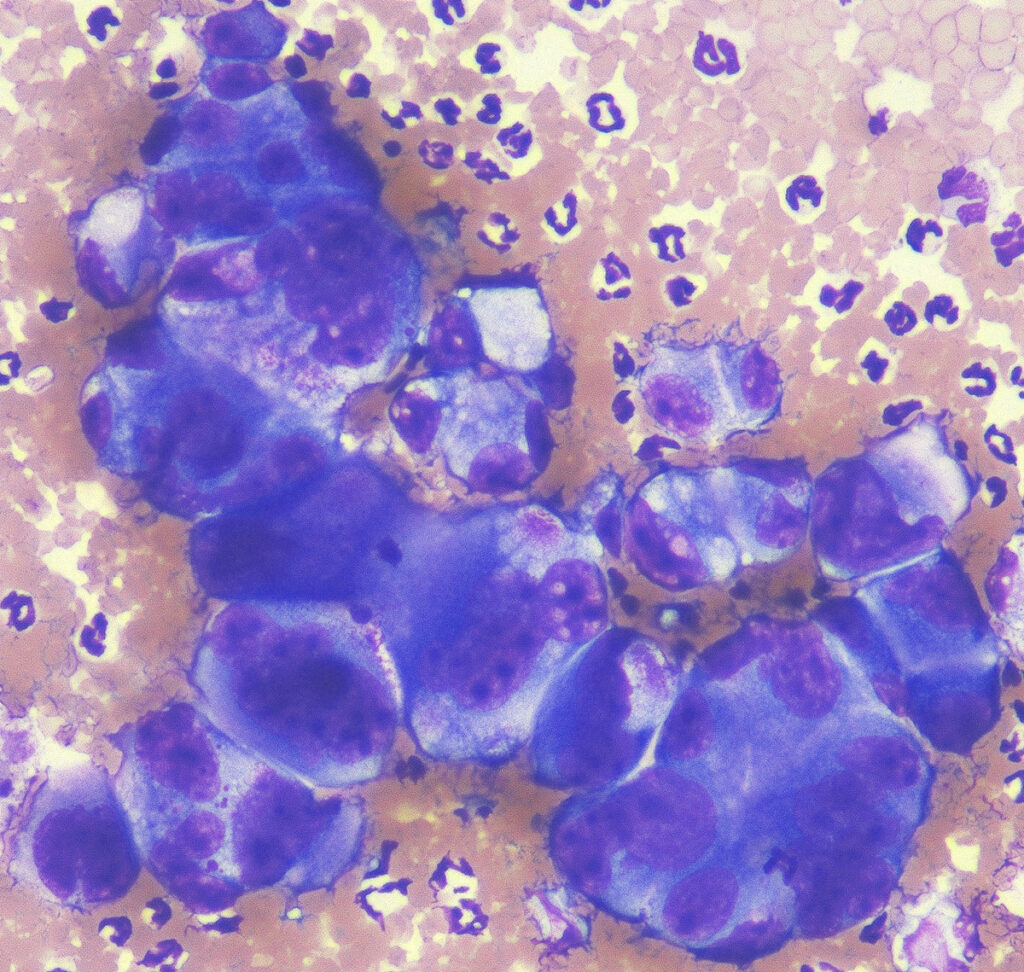
Abb. 1A: pleomorphe Zellen eines Karzinoms
Bildquelle: Laboklin
-
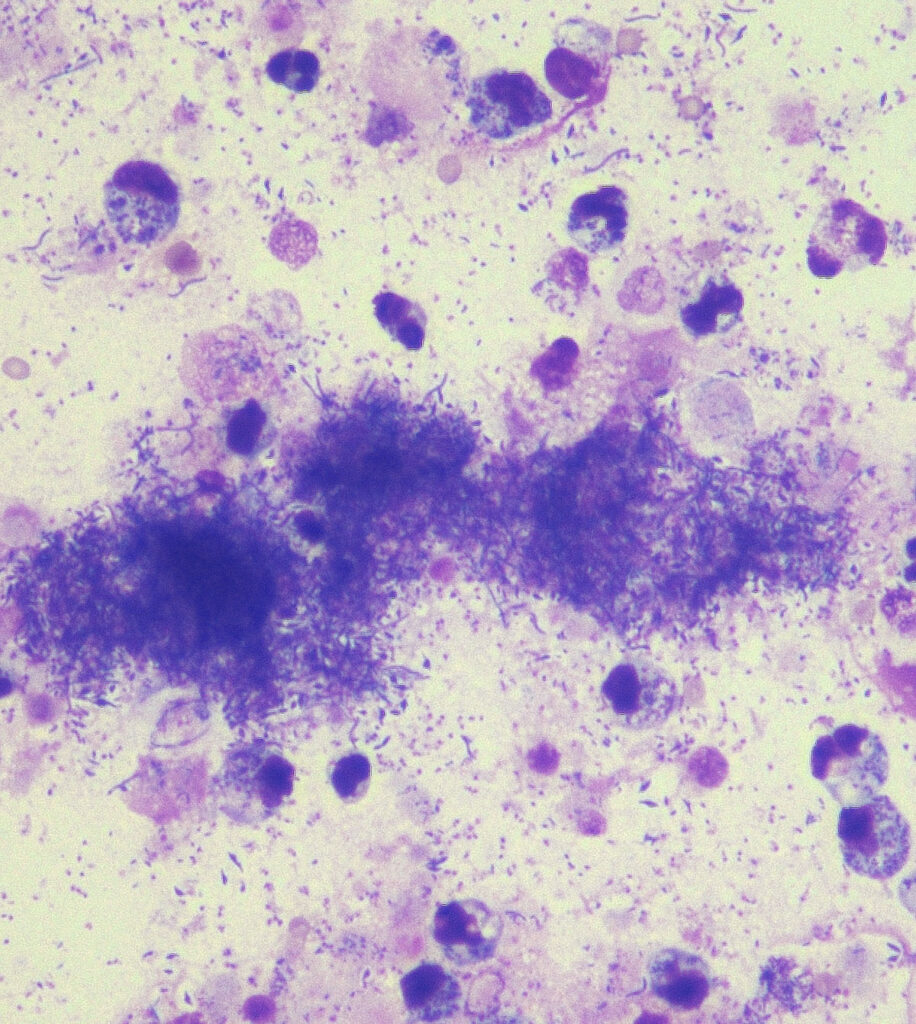
Abb. 1B: septischer Erguss; Diff-Quick-Färbung, 400fache Vergrößerung
Bildquelle: Laboklin
Für die zytologische Untersuchung sollte zudem stets ein Ausstrich direkt in der Praxis angefertigt werden, um einen möglichst guten Zellerhalt zu gewährleisten. Je nach Art des Ergusses reicht ein Direktausstrich (bei zellreicheren / blutigen Ergüssen; Ausstrich wie einen Blutausstrich anfertigen) oder es ist eine Zellanreicherung nötig (zellärmere Ergüsse; Ausstrich mit Stopplinie, Sedimentausstrich, Zytozentrifugat). Für das externe Labor ist eine Kennzeichnung, ob eine Konzentration der Zellen angefertigt wurde, elementar wichtig. Nur so kann eine adäquate Einschätzung der Zellzahl und somit auch eine richtige Klassifizierung des Ergusses erfolgen. Ist ein Direktausstrich zellreich, so hat dies eine andere Bedeutung (z. B. Exsudat) als wenn ein Zentrifugat zellreich ist (ggf. Transsudat).
Sollten Proben für den Versand vorbereitet werden, ist zudem wichtig, dass der Vorbericht angegeben wird. Von Interesse sind das Signalement, der Verlauf, vorangegangene Diagnostik, Vorbehandlungen und die Makroskopie des Ergusses, falls dieser nicht mitgeschickt wird.
Ergussanalyse – makroskopische Befunde
Bereits die Einschätzung der Farbe und Trübung kann Hinweise liefern (Tab. 1). Die Ursache des Ergusses ist makroskopisch allerdings in der Regel nicht erkennbar.
Tabelle 1: Grobe Einteilung des Ergusses anhand der Makroskopie
| Diagnose | Farbe | Konsistenz |
| Hydrothorax/-abdomen/-perikard | klar | wässrig |
| Hämothorax/-abdomen/-perikard | rot | wässrig oder koaguliert |
| seröse Entzündung | klar | wässrig, gelatinös |
| fibrinöse Entzündung, Chylus | milchig | wässrig, mit Flocken |
| eitrige Entzündung | bräunlich | wässrig, cremig |
Besonders wichtig ist, dass eine makroskopische Beurteilung direkt bei der Entnahme erfolgt. Bei Blutbeimengungen ist ein iatrogener Prozess beispielsweise wahrscheinlicher, wenn initial klare Flüssigkeit zu aspirieren ist, die sich im Verlauf rötlich färbt. Bei hämorrhagischen Ergüssen ist die Flüssigkeit hingegen von Beginn an rötlich.
Basisparameter
Die Basis-Einteilung erfolgt nach dem Proteingehalt und der Zellzahl (Tab. 2). Wenn in der Praxis eine Bestimmung des Totalproteins nicht möglich ist, kann alternativ das spezifische Gewicht mittels Refraktometer bestimmt werden. Die Zellzahl (TNCC) kann maschinell über ein Hämatologiegerät mit den entsprechenden Einstellungen oder manuell über eine Zählkammer bestimmt werden. Semiquantitativ ist auch eine Schätzung anhand eines Ausstrichs im Rahmen einer zytologischen Beurteilung möglich (Zellzahl je Gesichtsfeld x Objektiv2 = Zellen/ml). Von einer maschinellen Messung sollte beispielsweise abgesehen werden, wenn ein septischer Erguss (Gefahr der Kontamination) vermutet wird oder der Erguss sehr viskös/flockig ist (Gefahr der Verstopfung).
Mit Hilfe der o. g. Parameter werden die Ergüsse entsprechend in proteinarme Transsudate, proteinreiche Transsudate und Exsudate eingeteilt. In der Tiermedizin ist ein Synonym für proteinreiches Transsudat geläufig – modifiziertes Transsudat. Da es sich jedoch in der Regel nicht um eine Modifikation im Verlauf der Ergussbildung handelt, wird in aktuellerer Literatur dieser Terminus meist nicht mehr verwendet.
Tabelle 2: Basis-Klassifikation des Ergusses anhand klinisch-chemischer Parameter
| Zellzahl (µl) |
Protein (g/l) |
spezifisches Gewicht (g/l) |
|
| proteinarmes Transsudat | < 1.500 | < 25 | < 1018 |
| proteinreiches Transsudat | 1.000–7.000 | 25–75 | 1018–1025 |
| Exsudat | > 5.000 | > 30 | > 1025 |
Die beschriebene Klassifizierung ist jedoch sehr grob und kann nicht die Vielfalt der Ergüsse/Pathogenesen widerspiegeln. Nicht selten sind weitere Untersuchungen nötig.
Zur Unterscheidung von Transsudat und Exsudat können ansonsten auch die vereinfachten Light´s Kriterien angewendet werden. Von einem Exsudat wird ausgegangen, wenn die Konzentration der Laktatdehydrogenase (LDH) im Erguss > 2/3 des oberen Referenzintervalls und das Totalprotein im Serum > 4,0 g/dl beträgt.
Auch eine Einteilung mittels C-reaktivem Protein (CRP, Major Akute-Phase-Protein) ist beschrieben. Der Cut-off-Wert beträgt hier 4 µg/ml. Wird dieser Wert überschritten, so handelt es sich um ein Exsudat.
Spezielle Untersuchungen
Für spezifische Fragestellungen stehen noch weitere Parameter zur Verfügung (Tab. 3).
Bei einem blutigen Erguss stellt sich die Frage, ob das Blut iatrogen im Rahmen der Probenentnahme eingebracht wurde oder im Erguss vorliegt. Man spricht bei einem Hämatokritwert von > 3 % von einer signifikanten Blutkomponente. Der Hämatokrit des Ergusses sollte mit dem aktuellen Hämatokrit des peripheren Blutes verglichen werden. Blutige Ergüsse kommen z. B. bei Traumata, rupturierten Tumoren (wie Hämangiosarkom) oder Gerinnungsstörungen (wie Rodentizid-Vergiftungen) vor.
Bei septischen Ergüssen können weiterführend Glucose und Laktat bestimmt werden. Bei beiden Parametern muss eine zügige Messung nach der Probennahme erfolgen, da es sonst zur Verfälschung der Werte kommen kann. Die Glucose sinkt durch den Verbrauch durch Zellen/Bakterien und Laktat steigt als Produkt der anaeroben Glykolyse. Anschließend wird jeweils die Differenz der Werte aus dem Serum und dem Erguss berechnet. Bei entsprechenden Cut-Offs (> 20 mg/dl Glucose, < -2 mmol/l Laktat) sprechen die Befunde für einen septischen Erguss. Ebenso spricht eine Laktat-Konzentration > 2,5 mmol/l für einen septischen Prozess. Beides sind jedoch keine spezifischen Werte und der Verdacht sollte mit weiteren Untersuchungen bestätigt werden.
Zudem ist eine bakteriologische Untersuchung bei solchen Fällen angeraten.
Bei lymphozytenreichen Ergüssen können Konzentrationen von Triglyceriden und Cholesterin hilfreich sein, um zu sehen, ob es sich um Chylus handelt. Am besten werden auch hier die Triglycerid-Konzentrationen im Erguss und im Serum verglichen (Chylus: Triglycerid-Konzentration Erguss > Serum). Aber auch besonders hohe Triglycerid-Konzentrationen im Erguss (> 100 mg/dl) und ein niedriger Cholesterol/Triglycerid-Quotient aus dem Erguss (< 1) sind hinweisend auf einen Chylus.
Es gilt zu beachten, dass ein lymphozytenreicher Erguss am häufigsten von Herzerkrankungen ver-ursacht wird (ca. 70 %), nicht von Neoplasien (ca. 25 %).
Bei Verdacht auf ein Lymphom können zudem eine Bestimmung der Lymphozytenklonalität mittels PARR oder eine Immunophänotypisierung mittels Durchflußzytometrie durchgeführt werden. Während die PARR gut geeignet ist, um ein Lymphom zu bestätigen, schließt ein unauffälliger Befund ein Lymphom nicht aus. Nur ein positiver Befund ist beweisend. Bei der Immunophänotypisierung wird ein guter Zellerhalt benötigt, weshalb die Probe nicht zu alt sein darf (siehe auch LABOKLIN aktuell, Ausgabe 11/2024 „Leukämien bei Hund und Katze“). Die Thymidinkinase ist ein Proliferationsmarker und kann insbesondere im Verlauf wertvolle Informationen liefern. Sie ist bisher allerdings nicht für Pleuraergüsse validiert.
Besteht der Verdacht auf ein Uroabdomen, können Kreatinin und Kalium im Erguss und Serum gemessen und verglichen werden. Sollte eine Galleperitonitis verdächtigt werden, kann Bilirubin entsprechend beurteilt werden. Besteht der Verdacht auf eine Pankreatitis kann die Lipase im Erguss bestimmt werden (Tab. 3).
Bei dem Verdacht auf eine feline infektiöse Peritonitis (FIP) kommen neben dem hohen Totalprotein (> 45 g/l) Tests wie der Albumin/Globulin-Quotient (< 0,6) und die Rivalta-Probe (positiv) zum Einsatz. Letztlich ist der Nachweis des Erregers anzuraten, was mittels Coronavirus-PCR aus dem Erguss erfolgen kann.
Tabelle 3: Parameter für spezifische Fragestellungen
| Parameter | Grenzwert / Ergebnis | |
| hämorrhagischer Erguss | Hämatokrit / PCV | Erguss > Serum, > 3 % signifikant |
| septischer Erguss | Glucose
Laktat |
Serum – Erguss = > 20 mg/dl Serum – Erguss = |
| Chylus | Triglyceride
Cholesterol |
Triglyceride > 100 mg/dl oder Erguss > Serum (3:1) oder Chol/Trigl-Quotient < 1 |
| Lymphom | Lymphozytenklonalität (PARR)
Durchflußzytometrie
Thymidinkinase |
Monoklonale Proliferation
Überwiegen einer Lymphozytensubpopulation (Oberflächenmoleküle) Proliferationsmarker (nicht für Pleuraergüsse validiert) |
| Uroabdomen | Kreatinin Kalium | Erguss > Serum (2:1) Erguss > Serum (1,4:1) |
| Galleperitonitis | Bilirubin | Erguss > Serum (2:1) |
| Pankreatitis | Lipase | Erguss > Serum |
| FIP | Albumin, Globulin
Rivalta-Probe Coronavirus-PCR |
Alb/Glob-Quotient < 0,6
Rivalta-Probe positiv Coronavirus-PCR aus dem Erguss oder entsprechenden Läsionen (Gewebe) positiv |
Zytologie
Semiquantitativ kann auch eine Zytologie alleine eine grobe Einschätzung von Zellzahl und Proteingehalt und somit eine Einteilung des Erguss-Typs liefern. Maschinelle Messungen sind jedoch zu bevorzugen.
Die Fragestellung an die Zytologie ist meist eher, welche Zellen genau vorliegen. Insbesondere die Suche nach Tumorzellen oder intrazellulären Mikroorganismen geschieht zytologisch. Aber auch die Differenzierung der Leukozyten (z. B. vermehrt neutrophile oder eosinophile Granulozyten, Lymphozyten, Makrophagen) erfolgt mikroskopisch.
Wenn der Verdacht auf einen septischen Erguss besteht, bietet sich eine Zytologie aus mehreren Gründen an: zur Schätzung der Zellzahl (aufgrund Kontamination / Verstopfungsgefahr der Schläuche im Messgerät sollten diese Proben besser nicht im Analysegerät gemessen werden), zum Nachweis intrazellulärer Erreger (Abgrenzung zur sekundären Kontamination) und zur Beurteilung der Morphologie der Neutrophilen (Degenerationserscheinungen). Auch die zytologische Detektion von fadenförmigen Bakterien (z. B. Nocardia spp., Actinomyces spp.) kann diagnostisch sein, da diese Bakterien spezielle anspruchsvolle Bedingungen zum Wachsen brauchen.
Zum Teil kann auch eine Aussage über die Chronizität gegeben werden. Handelt es sich beispielsweise um blutige Ergüsse, so findet sich im zytologischen Ausstrich eine Erythrophagozytose schon nach wenigen Stunden, während Hämosiderophagen erst nach ca. 2–4 Tagen zu erkennen sind. Beides sind Hinweise auf Blutabbau. Zeigen sich Thrombozyten und kein Blutabbau, spricht dies für einen iatrogenen bzw. perakuten Prozess.
Bestimmte Strukturen können die Genese des Ergusses weiter eingrenzen. Bei einem Uroabdomen können z. B. Urinkristalle vorliegen, bei einer Galleperitonitis Bilirubinkristalle oder Galle.
Mesothelzellen können prinzipiell in jedem Erguss vorkommen. Bei länger bestehenden Ergüssen oder Entzündungen können diese Zellen deutliche Dysplasien aufweisen. Dies kann eine Abgrenzung zu Karzinomzellen lichtmikroskopisch schwierig bis zu unmöglich machen. Bei einem tumorösen Erguss ist zudem zu beachten, dass die Primärneoplasie nicht zwingend im selben Kompartiment sein muss. Außerdem ist lediglich der positive Befund beweisend, da nicht alle Neoplasien Tumorzellen in den Erguss abgeben.
Fazit
Bereits mit wenigen Parametern (makroskopische Befunde, Totalprotein und Zellzahl) gelingt in der Regel eine grobe Einteilung des Ergusses und somit eine Eingrenzung der Differentialdiagnosen. Nicht selten jedoch sind weiterführende Untersuchungen entsprechend der Verdachtsdiagnose nötig. Dieser Artikel fasst die gängigsten Parameter zusammen (siehe Tab. 1–3). Die zytologische Untersuchung liefert weitere spezifische Informationen und ist besonders wichtig bei septischen und tumorösen Ergüssen. Aber auch bei blutigen Ergüssen, Uroabdomen und Galleperitonitis kann sie wertvolle Informationen liefern. Wenn nur sehr wenig Material gewonnen werden kann, wird stets zu einer Zytologie geraten, da neben der morphologischen Beurteilung auch zumindest semiquantitativ eine Basis-Einteilung erfolgen kann.
Dr. Katrin Törner
Unsere Leistungen zum Thema
- Zytologie / Zytologie mit erhöhtem Aufwand
- Brust-, Bauchhöhle – Zytologie + klinische Chemie (Zytologie, Gesamtprotein, Zellzahl, Rivalta (Katze), Cholesterin, Triglyceride, Albumin/Globulin-Quotient
- Bauchhöhlenerguss FIP Katze (Zytologie, Gesamtprotein, Zellzahl, Rivalta, Albumin/ Globulin Quotient, Coronavirus-PCR)